ABRASIONSGEBISS: URSACHEN UND BEHANDLUNG
WAS IST EIN ABRASIONSGEBISS UND WIE IST DIE BEHANDLUNG?
Verlust der Bisshöhe durch Zahnsubstanzverlust
Die Zähne im menschlichen Gebiss wachsen nicht ständig nach, wie etwa beim Nagetier. Nachdem die zweiten und bleibenden Zähne durchgebrochen sind, sollen diese ein ganzes Leben lang ihre physiologischen Funktionen beim Beißen, Kauen, Schlucken und Sprechen erfüllen.
Bei den wenigsten Menschen jedoch, erfüllen die Zähne lebenslänglich die funktionellen Anforderungen an das Kausystem. Zahnerkrankungen wie Karies und Parodontitis, auch Zahnunfälle oder eine Zahnabrasion, die unnatürliche Abnutzung der harten Zahnsubstanzen, führen zu Zahnschädigungen mit Verlust der Bisshöhe.
Von einem Abrasionsgebiss spricht der Zahnarzt wenn die Zähne von Ober- und Unterkiefer im Front- und Seitenzahnbereich gleichermaßen von einer Schädigung und Abnutzung der Zahnhartsubstanzen (Zahnschmelz und Zahnbein) betroffen sind. Besonders die Frontzähne werden im Laufe dieses Prozesses immer kürzer, die für jeden Zahn typische Zahnform, Zahnlänge und damit auch verbundene biomechanische Funktion, gehen verloren.
Kurze, abgeschliffene Zähne - nur ein Schönheitsfehler?
Der fortschreitende Abrieb der Zähne, also ein zunehmender Zahnsubstanzverlust, wird zwar als unschön empfunden, die wenigsten Patienten jedoch wissen, dass immer kürzer werdende Zähne nicht etwa nur ein „Schönheitsfehler“ sind. Denn es gibt einen möglichen Zusammenhang zwischen den zu kurzen, abradierten Zähnen und einer Funktionsstörung im Kausystem. Diese Kaufunktionsstörung umfasst die Zähne, die Kaumuskulatur und die Kiefergelenke sowie die neuromuskuläre Steuerung der Kauvorgänge. Man spricht von einer craniomandibulären Dysfunktion (CMD) mit vielfältigen Schmerzen und Beschwerden. Neben Kopf- und Kieferschmerzen gibt es auch Zusammenhänge mit Trigeminus-Neuralgien und Tinnitus. Selbst in Körperregionen, die in erster Linie nicht in Zusammenhang mit Zahnproblemen gebracht werden, können vielfältige Symptome auftreten wie Schulter-, Nacken- und Rückenmuskelverspannungen.
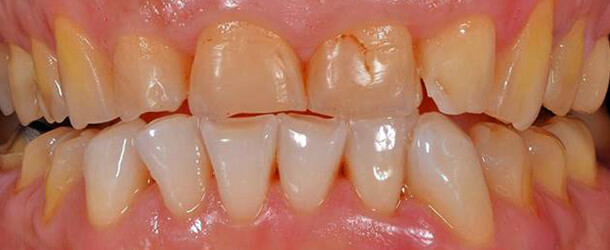
Abrasionsgebiss: Kurze, geschädigte und abgenutzte Zähne im Front- und Seitenzahnbereich.
Bildquelle: ©GZFA
Welche Ursachen hat ein Abrasionsgebiss?
Häufige Ursache für die fortschreitende Zahnabrasion ist das Zähneknirschen und Kieferpressen, der sogenannte Bruxismus, von dem nach Schätzungen etwa jeder Zehnte betroffen ist. Das Knirschen und Pressen findet besonders nachts statt und wird von den meisten Patienten nicht bewusst wahrgenommen. Auslöser oder auch Trigger, d.h. Verstärker für dieses Verhalten, ist psychoemotionaler Stress, der nachts verarbeitet wird. Sprichworte wie „verbeiß Dich doch nicht so in diese Sache“ oder „schau nicht so verbissen“, zeigen den Zusammenhang auf.
Da beim Knirschen und Pressen enorme Kräfte wirken, bis zu 800 N und das bis zu 40 Minuten Dauer, wird mit der Zeit der Zahnschmelz, die harte Zahnsubstanz abgenutzt. Es kommt zu Schliffflächen an den Kanten der Schneidezähne, Schmelzrissen und -frakturen oder keilförmigen Defekten an den Zahnhälsen, bis im Extremfall nichts mehr von der ursprünglichen Zahnkrone übrig ist. Weitere Schädigung führt zum kompletten Zahnverlust.
Eine weitere Ursache für die unphysiologische Abrasion können auch genetisch bedingte, angeborene Fehlstellungen der Zähne sein. Sehr häufig jedoch sind schlecht angepasster Zahnersatz, etwa eine falsch oder ungenau sitzende Krone, Brücke oder Füllung, ein misslungenes Zahnimplantat, oder eine schlechtsitzende Prothese, verantwortlich für die unnatürliche Abnutzung der Zähne. Auch kieferorthopädische Überregulierungen können zu einem Fehlbiss mit unnatürlich abgenutzter Zahnsubstanz führen. So beobachtet man vermehrt bereits bei jungen Patienten die Entwicklung eine Abrasionsgebisses.
Welche Folgen hat die Zahnabrasion?
Der Mensch kaut „vertikal“, im Gegensatz zum Wiederkäuer, der „horizontal“ den Speisbrei zermahlt. Um dieses „vertikale Kaumuster“ aufrechtzuerhalten, bedarf es einer sog. Front- und Eckzahnführung; d. h. die Front- und Eckzähne zeichnen sich durch eine bestimmte physiologische Form, Länge und Stellung aus und bestimmen so wesentlich die gesamte Kaufunktion.
Durch den Verlust der harten Zahnsubstanzen kommt es zum Verlust des vertikalen Kaumusters. Die Front- und Eckzähne sind abradiert und können den Biss nicht mehr führen. Es entwickelt sich ein horizontales Kaumuster - ähnlich dem Wiederkäuer - mit einem falschen Biss. Betroffene Patienten berichten, dass sie selbst in Ruhelage keine entspannte Bissposition mehr finden, die Frontzähne beim Sprechen nicht mehr sichtbar sind.
Über Jahre und Jahrzehnte nutzen sich die Zähne weiter ab, so dass manchmal ein Zahnsubstanzverlust von mehreren Millimetern vorliegt.
Folge des Pressens und Knirschen ist eine Dauerbelastung von Kau- und Gesichtsmuskulatur, sie verspannt und verhärtet sich.
Welche Symptome können beim Abrasionsgebiss auftreten?
Die Kaumuskeln an Kopf, Kiefer und Gesicht versuchen, den Funktionsverlust der Zähne und das horizontale Kaumuster auszugleichen, indem sie sich verkürzen und verkrampfen. Die Unterkieferäste (Kondylen) der Kiefergelenke werden durch den Zahnsubstanzverlust bzw. die zu kurzen Zähne, in eine dorso-kraniale Position, d. h. nach hinten oben verlagert; das Kiefergelenk wird komprimiert. Es entsteht eine sog. Myoarthropathie, eine Erkrankung von Muskulatur und Kiefergelenk. In Folge kann es zu chronischen Schmerzen und Beschwerden im Kiefer- und Gesichtsbereich, aber auch im Bewegungsapparat kommen.
Durch eine Verengung des Gelenkspalts im Kiefergelenk wird auch ein sensibler Bereich in Mittelohrnähe, die sog. bilaminäre Zone, komprimiert. Diese Kompression kann mitverantwortlich sein für Ohrgeräusche und Tinnitus.
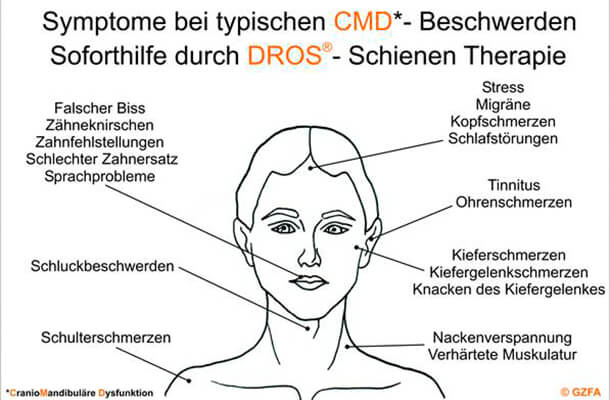
CMD-Symptome beim Abrasionsgebiss: Behandlung mit dem DROS®-Schienentherapiekonzept.
Bildquelle: ©GZFA

Abrasionsgebiss: Fragen Sie Ihren Zahnarzt und Zahntechniker.
Wie wird ein Abrasionsgebiss behandelt?
Nicht alle Menschen mit abradierten Zähnen haben auch tatsächlich gesundheitliche Probleme, vom ästhetischen Empfinden abgesehen. Bei ihnen findet eine ausreichende Adaptation und Kompensation, also Ausgleich und Anpassung an das falsche Kaumuster statt. Andere hingegen leiden unter vielfältigen, teils schwerwiegenden Symptomen. Man schätzt, dass ca. 20% der Bevölkerung unter behandlungsbedürftigen CMD-Symptomen leiden.
Man unterscheidet begleitende und ursächlich ansetzende Therapiemaßnahmen:
Begleitend helfen alle Maßnahmen, die zu einer Entspannung der Muskulatur beitragen, wie physiotherapeutische Behandlungen und Entspannungstechniken. Erforderlich ist in jedem Fall eine interdisziplinäre Zusammenarbeit von Zahnärzten, Ärzten und Therapeuten aus allen medizinischen Fachbereichen, um eine optimale Diagnostik und Therapie der Beschwerden zu gewährleisten.
Die ursächliche Therapie erfolgt mittels einer diagnostischen Aufbissschiene, die nicht nur die weitere Zahnabrasion aufhält, wie eine einfache Knirscherschiene, sondern die richtige Bisslage ermittelt und daraus die Möglichkeiten für den prothetischen Aufbau der verlorenen Bisshöhe ableitet.
Ziel dieser ursächlich ansetzenden Therapie ist es, den weiteren Zahnsubstanzverlust zu verhindern und die verloren gegangene Zahnsubstanz wieder aufzubauen.
Dies ist in unterschiedlichem Ausmaß notwendig. So müssen bei Teilabrasionen z. B. an den Frontzähnen, also bei geringen Substanzverlusten, auch nur diese in Form von Keramikveneers oder Teilkronen aufgebaut werden.
Liegt jedoch ein erheblicher Verlust der Bisshöhe vor, teils von 6-8 Millimetern, ist ein kompletter Aufbau des Gesamtgebisses, meist mit metallfreiem Zahnersatz oder Zirkon-Zahnersatz notwendig, um wieder ein stabiles vertikales Kaumuster herstellen zu können.

Diagnostische Oberkiefer-Aufbissschiene im Rahmen des DROS®-Konzepts: Ermittlung der funktionellen Okklusion für den prothetischen Wiederaufbau beim Abrasionsgebiss.
Bildquelle: ©GZFA
Die diagnostische Oberkiefer-Aufbissschiene in der Therapie des Abrasionsgebisses
Entscheidend vor dem Aufbau der verloren gegangenen Bisshöhe, ist die Ermittlung der physiologischen Okklusion. Damit gemeint ist der „richtige Zusammenbiss“ der Zähne von Ober- und Unterkiefer in Bezug zu den beiden Kiefergelenken, bei gleichzeitig maximaler Entspannung der am Kausystem beteiligten Muskelgruppen und in Harmonie mit der neurophysiologischen Steuerung.
Zur Ermittlung dieser funktionellen Okklusion wird die DROS®-Schiene, eine diagnostische Oberkiefer-Aufbissschiene, eingesetzt. Der Einsatz der Schiene im Rahmen eines standardisierten Behandlungskonzepts, erreicht innerhalb von ca. 7-10 Wochen eine maximale Entspannung aller am Kausystem beteiligten Muskeln bei gleichzeitig physiologischer Kiefergelenkposition. Diese Harmonisierung von Okklusion und Kiefergelenkposition ist Grundlage für mögliche prothetische Aufbaumaßnahmen. Um die exakt aufzubauende Bisshöhe ermitteln zu können, wird im Dentallabor ein diagnostisches Wax-up erstellt.
Mit Wiederherstellung der physiologischen Bisshöhe mit vertikalem Kaumuster und neuer Front-/Eckzahnführung, werden sowohl die Kaufunktion als auch eine natürliche Zahnästhetik wieder hergestellt.























